日本の医療セーフティネットの要である「高額療養費制度」が、2026年8月から歴史的な大改正を迎えます。
今回の改正の背景には、少子高齢化に伴う高齢者医療費の増大と、数千万円から数億円に及ぶ高額薬剤の普及があります。
これにより、日本の健康保険組合の約半数が赤字に陥っており、制度を維持するためには負担増が避けられない状況となっています。
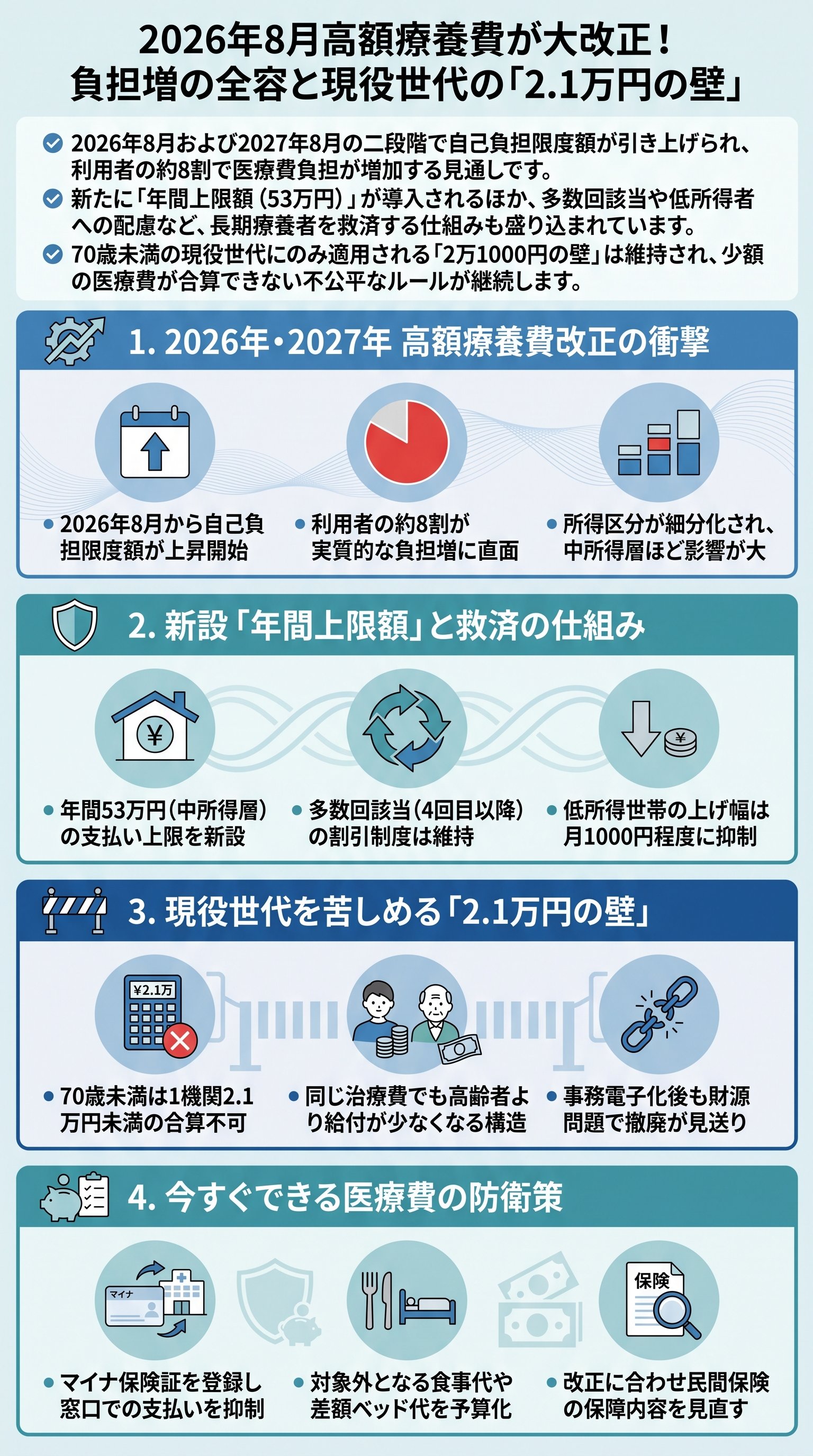
具体的には、2026年8月と2027年8月の二段階で自己負担限度額が引き上げられます。
例えば、月給28万円〜50万円の層では、現在は約8万7000円が上限ですが、2027年には最大で約11万7000円まで上昇する可能性があります。
実に利用者の8割が実質的な値上げに直面することになります。
これほど大規模な改正は、忙しい現代人にとって家計に直結する死活問題と言えるでしょう!
今回の改正で注目すべきメリットは、新たに「年間上限額」が導入される点です。
これまでは月単位でしか医療費を判定していませんでしたが、年間の合計負担額に53万円(中所得層の場合)というキャップが設けられます。
これにより、毎月の負担は上限に届かないものの、年間を通すと多額の医療費を支払っている「隠れた重負担者」が救済される仕組みとなります。
さらに、長期的に治療を続ける患者への配慮として「多数回該当」の仕組みは維持されました。
石内閣の当初案ではこの多数回該当の負担も増やす予定でしたが、批判を受けて据え置かれています。
具体的には、直近12ヶ月で4回目以降の支給を受ける場合、上限額が4万4400円にまで下がるという現行の優遇策が継続されることになりました。

一方で、現役世代にとって非常に不利な「2万1000円の壁」というルールが温存されたことは大きな懸念点です。
このルールがあるため、70歳未満の人は一つの医療機関での支払いが2万1000円を超えない限り、他の医療費と合算して高額療養費の申請をすることができません。
この不条理なルールにより、同じ総額を支払っていても、70歳以上の高齢者は給付を受けられ、現役世代は一切受けられないという格差が生じています。
高額療養費の計算プロセスを整理すると以下のようになります。
① 同一月内(1日から末日まで)の医療費領収書をすべて集める。
② 70歳未満の場合、窓口での支払額が2万1000円以上のものだけを抽出する。
③ 抽出した金額の合計が、自身の所得区分に応じた「自己負担限度額」を超えているか確認する。
④ 超えている場合、その差額が還付、あるいはマイナ保険証利用により窓口支払額から免除される。
なぜこの「2万1000円の壁」が撤廃されないのでしょうか?
厚生労働省によれば、この壁を撤廃すると年間約1000億円の追加財源が必要になるとされています。
かつては事務負担が理由とされてきましたが、現在では医療事務の97.5%が電子化されており、システム上の問題は解消されています。
しかし、財源不足という壁が依然として現役世代の負担軽減を阻んでいるのが現状です。

今回の改正では低所得者への配慮もなされており、住民税非課税世帯の負担増は月額1000円程度に抑えられています。
このように、所得に応じた細かな傾斜配分が行われるのが今回の改正の大きな特徴です。
特に中間所得層(年収370万〜770万円程度)の方は、自身の所得区分がどのように細分化されるかを正確に把握しておく必要があります。
マイナ保険証の普及により、高額療養費の手続きは以前よりも簡便になりました。
かつては後日申請して還付を待つ必要がありましたが、現在は窓口で限度額以上の支払いを止めることができます。
しかし、制度自体を知らなければ「どの治療が対象外か」といった判断を誤り、思わぬ出費を招くことになりかねません!
特に差額ベッド代、入院時の食事代、先進医療の費用などは高額療養費の対象外である点に注意が必要です。
これらは全額自己負担となるため、制度の上限額だけを信じて資金計画を立てるのは危険です。
民間の医療保険でカバーすべき範囲と、公的な高額療養費で守られる範囲を改めて整理し直す時期に来ていると言えるでしょう。
2026年8月という施行時期は、一度延期された末に決定されたものです。
今後も社会情勢や政治状況により微調整が入る可能性は否定できません。
家計を守るためには、こうした最新の法改正情報を常にキャッチアップし、いざという時のための「医療費の予備費」を確保しておくことが、現代のビジネスパーソンに求められるリテラシーです。